Koordinierungsstelle für Interoperabilität im Gesundheitswesen
Interoperabilität im Gesundheitswesen beinhaltet das Vereinen verschiedener technischer Systeme, um eine nahtlose Kommunikation und ggf. einen automatisierten Datenaustausch zu ermöglichen. Insbesondere vor dem Hintergrund einer komplexen, fragmentierten IT-Landschaft im Gesundheitswesen ist dafür die Definition und Einhaltung von technischen Standards erforderlich. Dem bei der gematik GmbH angesiedelten Kompetenzzentrum für Interoperabilität im Gesundheitswesen – KIG – (vormals Koordinierungsstelle für Interoperabilität – IOPKOS) obliegt die Aufgabe, die Entwicklung solcher Standards im Dialog mit der Fachcommunity voranzutreiben.
Um zu bewerten, ob Ausrichtung, Strukturen und Prozesse der Koordinierungsstelle für Interoperabilität (IOP-KOS) geeignet sind, diese Aufgabe zu erfüllen, führte die inav GmbH eine Evaluation der Koordinierungsstelle durch. Darüber hinaus wurde eine Bewertung der nationalen Wissensplattform INA vorgenommen. Im Rahmen der Evaluation wurden Verantwortliche der IOP-KOS, Mitglieder des Interop Councils sowie Expertinnen und Experten für Interoperabilität im Gesundheitswesen zu ihren Erfahrungen mit der IOP-KOS und der Wissensplattform INA befragt.
Aufbauend auf den Ergebnissen der Erhebung wurden Handlungsempfehlungen herausgearbeitet, um eine nachhaltige Ausrichtung und Weiterentwicklung der IOP-KOS für das Gesundheitswesen zu gewährleisten.
Methodik
In der Evaluation wurde ein Mixed-Methods-Ansatz verfolgt, der qualitative und quantitative Erhebungen umfasste. Als Datenquellen dienten:
- 32 leitfadengestützte Einzelinterviews mit Interoperabilitätsexpertinnen und -experten
- Fokusgruppe mit Mitgliedern des Interop Councils
- Online-Survey mit 190 Teilnehmenden
- Dokumentenanalyse
- Analyse der Wissensplattform INA
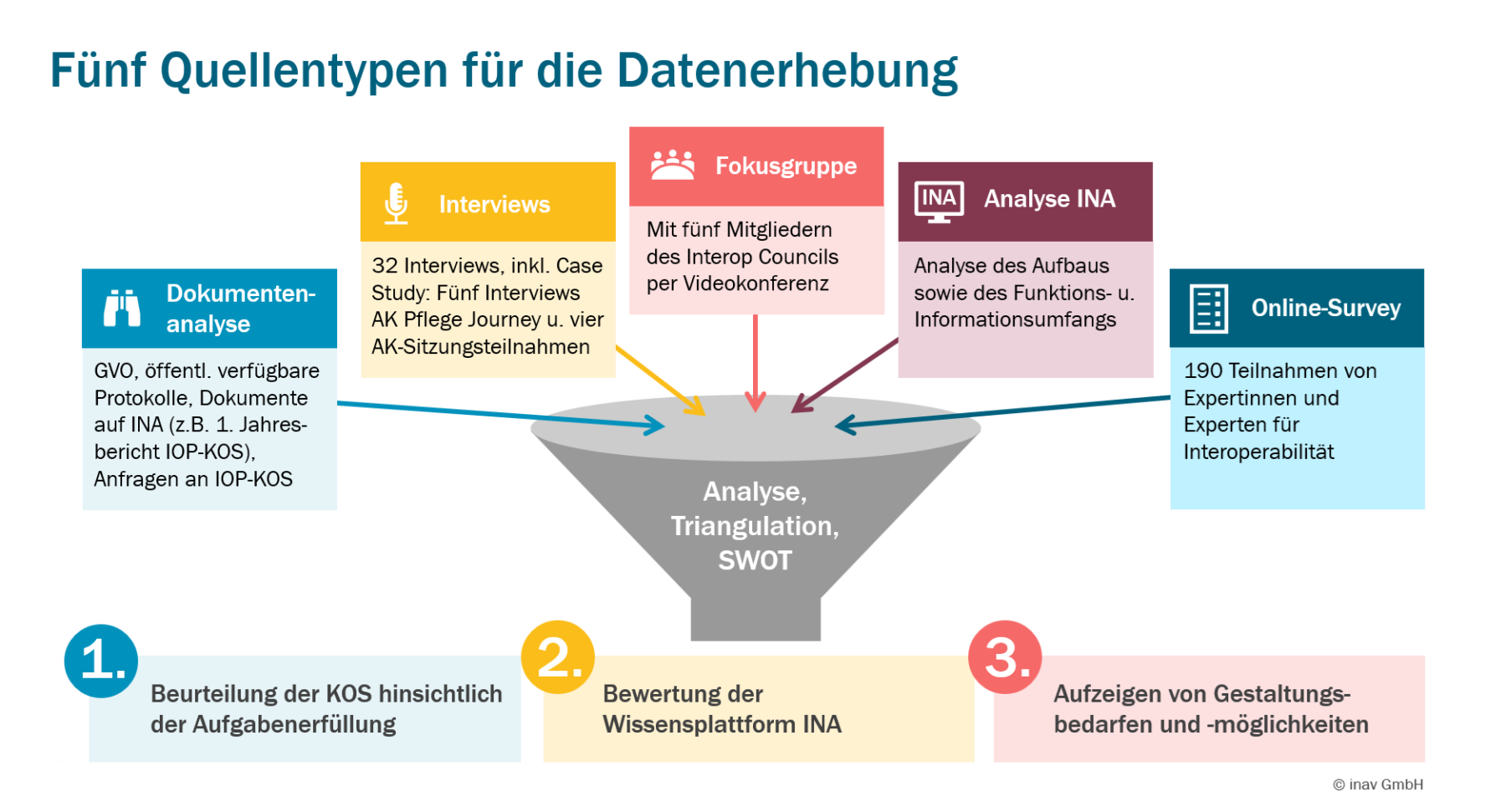
Die finale Einordnung und Bewertung der Ergebnisse der Erhebungen wurden mittels einer SWOT-Analyse durchgeführt. Anschließend wurden daraus Maßnahmen und Handlungsempfehlungen für eine Weiterentwicklung der IOP-KOS und der Wissensplattform INA abgeleitet.
Ergebnisse
Die Ergebnisse zeigen, dass die Einrichtung der Koordinierungsstelle für Interoperabilität von allen Befragten positiv bewertet wurde. Durch die IOP-KOS wurden die Transparenz und Sichtbarkeit für das Thema Interoperabilität deutlich erhöht und das Bewusstsein für die Relevanz des Themas geschärft. Dies spiegelt sich auch im hohen Vernetzungsgrad der IOP-KOS wider. Zudem konnte gezeigt werden, dass das Interop Council als neutrales, von Expertinnen und Experten getragenes Gremium großen Rückhalt innerhalb der Fachcommunity erfährt.
Die Ergebnisse zur Informations- und Wissensplattform INA verdeutlichen, dass die Fachöffentlichkeit die Plattform hauptsächlich für Informationszwecke nutzt, insbesondere zum laufenden Stand der Entwicklungen im Bereich Interoperabilität und zu den Aktivitäten der Akteure (IOP-KOS, Interop Council und IOP-AK). Die Inhalte, vor allem die Informationen zu Standards und Verfahren, seien im Vergleich mit der Vorgängerplattform vesta nun transparenter und besser auffindbar. Die Detailtiefe und Relevanz der Inhalte werden größtenteils positiv bewertet. Dennoch gib es Verbesserungspotenzial hinsichtlich der Benutzerfreundlichkeit und einer stärkeren Berücksichtigung praxisrelevanter Use Cases.
Handlungsempfehlungen
Mögliche Maßnahmen zur Stärkung der IOP-KOS umfassen die Weiterentwicklung rechtlicher Rahmenbedingungen zur Erhöhung der Durchsetzungskraft der IOP-KOS sowie den Aufbau einer stärkeren fachlich-technischen Kompetenz aufseiten der IOP-KOS. Weitere Schritte könnten in einer Klarstellung von Zuständigkeiten im Themenfeld Interoperabilität sowie in der Einführung von Qualitätssiegeln und Zertifizierungen liegen. Ebenso wird die Förderung von Interaktionsformaten sowie eine noch engere Zusammenarbeit mit anderen Akteuren im Gesundheitssektor und der Spezifikations-Community (z. B. HL7 Deutschland) vorgeschlagen.
Durch gezielte Maßnahmen kann die IOP-KOS als Kompetenzzentrum für Interoperabilität im deutschen Gesundheitssystem noch besser etabliert werden. Somit kann die IOP-KOS die Interoperabilität in einem digital vernetzten Gesundheitswesen weiter stärken.
Ein Interview mit Dr. Malte Haring zur Evaluation der Koordinierungsstelle für Interoperabilität im Gesundheitswesen gibt es auf der Wissensplattform INA.